என் மலர்
நீங்கள் தேடியது "Liver failure"
- 8 லட்சம் பேர் ஹெபடைட்டிஸ் பி வைரஸ் பாதிப்பால் இறக்கின்றனர்.
- தாயிடமிருந்து குழந்தைக்கு தொற்று பரவுகிறது.
ஹெபடைட்டிஸ் பி வைரசால் கல்லீரல் அழற்சி, கல்லீரல் செயலிழப்பு மற்றும் கல்லீரல் புற்றுநோய் ஏற்படும் அபாயம் உள்ளது. உலக அளவில் சுமார் 30 கோடி பேர் ஹெபடைட்டிஸ் பி வைரசால் பாதிப்புக்கு உள்ளாகி உள்ளனர். வருடம்தோறும் 8 லட்சம் பேர் ஹெபடைட்டிஸ் பி வைரஸ் பாதிப்பால் இறக்கின்றனர். ஹெச்ஐவி வைரசை போலவே ஹெபடைட்டிஸ் பி வைரசும் ரத்தப் பரிமாற்றம், தொற்று பாதித்த ஊசியை பலர் பயன்படுத்துவது, பாதுகாப்பு இல்லாத உடலுறவு, தொற்று பாதித்த தாயிடமிருந்து குழந்தைக்குத் தொற்று என பிறருக்குப் பரவுகிறது. எனினும் ஹெபடைட்டிஸ் பி தடுப்பூசி போட்டுக் கொள்வதன் மூலம் ஹெபடைட்டிஸ் பி தொற்றில் இருந்து பாதுகாத்துக்கொள்ளலாம்.
தாயிற்கு ஹெபடைட்டிஸ் பி தொற்று இருந்தால், குழந்தைக்கு பெரும்பாலும் பிரசவத்தின்போது நிகழும் தாய்-சேய் ரத்தக் கசிவினால், தாயின் ரத்தத்துடன் தொடர்பு ஏற்பட்டு, குழந்தைக்கு ஹெபடைட்டிஸ் பி தொற்று ஏற்படுகிறது. தாய்க்கு ஹெபடைட்டிஸ் பி தொற்று, கர்ப்பகாலத்தின் முதல் ஆறு மாதங்களில் ஏற்பட்டிருந்தால், குழந்தைக்கு 10 சதவிகிதம் நோய் தொற்று ஏற்பட வாய்ப்பு இருக்கிறது.
மாறாக, கர்ப்ப காலத்தின் இறுதி 3 மாதங்களிலோ, பிரசவ காலத்துக்கு மிக அருகிலோ ஹெபடைட்டிஸ் பி தொற்று ஏற்பட்டிருந்தால், குழந்தைக்குத் தொற்று ஏற்பட 90 சதவீதம் வாய்ப்பு இருக்கிறது.
எனவேதான், கர்ப்பகாலத்தில் அனைத்து கர்ப்பிணிகளுக்கும், அரசு மற்றும் தனியார் மருத்துவமனைகளில் கட்டாயமாக ஹெபடைட்டிஸ் பி ஆன்டிஜென் பரிசோதனை செய்கின்றனர். பரிசோதனை பாசிடிவ் எனில், தாய்க்கு கல்லீரல் செயல்பாடு பரிசோதனை மற்றும் 28 -30-வது வார கர்ப்பகாலத்தில் ஹெபடைட்டிஸ் பி எவ்வளவு உள்ளது போன்ற பரிசோதனைகள் செய்யப்படும். வைரஸ் லோடு மிக அதிகமாக இருப்பின் தாய்க்கு ஹெபடைட்டிஸ் பி-க்கு எதிராக சிகிச்சைத் தொடங்கப்படும்.
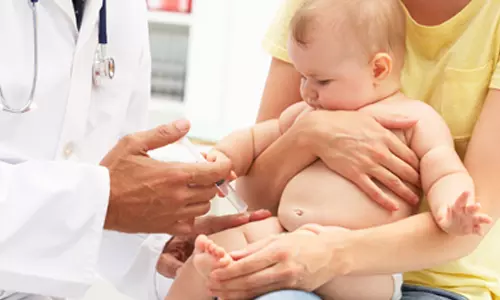
தாயிற்கு ஹெபடைட்டிஸ் பி இருப்பது உறுதி செய்யப்பட்டிருந்தால், குழந்தை பிறந்தவுடன் உடனடியாக ஒரு காலில் ஹெபடைட்டிஸ் பி தடுப்பூசியும், மற்றொரு காலில் ஹெபடைட்டிஸ் பி இம்யூனோ குளோபுலின் ஊசியும் போட வேண்டும்.
குழந்தைக்கு ஹெபடைட்டிஸ் பி நோய்த்தொற்று பெரும்பாலும் பிரசவத்தின் போது நிகழும் தாய் - சேய் ரத்தக் கசிவின் போதுதான் ஏற்படுகிறது என்பதாலும், கர்ப்பகாலத்தில் நஞ்சுக்கொடி வழியாக ஹெபடைட்டிஸ் பி வைரஸ் தொற்று 4 சதவிகிதத்துக்கு கீழாகவே ஏற்படுகிறதென்பதால், ஹெபடைட்டிஸ் பி தடுப்பூசி மற்றும் இம்யூனோகுளோபுலின் பிறந்தவுடன் உடனடியாக போடப்பட்டு விட்டால், குழந்தைக்கு ஹெபடைட்டிஸ் பி நோய்த்தொற்றை 95 சதவிகிதத்துக்குக் குறைத்துவிடலாம்.
ஹெபடைட்டிஸ் பி இம்யூனோகுளோபுலினில் ஹெபடைட்டிஸ் பி வைரசுக்கு எதிரான ஆன்டிபாடிகள் உள்ளதால், குழந்தை பிறந்த 12 மணி நேரத்துக்குள் போடப்பட்டுவிட்டால், தாயின் ரத்தத்தில் இருந்து குழந்தைக்கு பிரசவ நேரத்தில் ஹெபடைட்டிஸ் பி கிருமி சென்றிருந்தால்கூட, அதை அழித்துவிடும். ஹெபடைட்டிஸ் பி இம்யூனோகுளோபுலின் ஊசியை முடிந்தவரை பிறந்த 12 மணி நேரத்துக்குள்ளும், அதிகபட்சமாக 48 - 72 மணி நேரத்துக்குள்ளும் கட்டாயமாகப் போட வேண்டும்.
ஹெபடைட்டிஸ் பி இம்யூனோகுளோபுலின் ஊசியின் விலை ரூ.4 ஆயிரம் முதல் 6 ஆயிரம் வரை இருக்கும். ஆனால், இதைப்பற்றிய விழிப்புணர்வு இல்லாத காரணத்தால், பல குழந்தைகளுக்கு ஹெபடைட்டிஸ் பி இம்யூனோகுளோபுலின் கிடைக்காமல் போவதால், அவர்களுக்கு ஹெபடைட்டிஸ் பி பாதிப்பு ஏற்படுகிறது.
- சர்க்கரை நோய் அல்லாத வேறு காரணங்கள் ஏதேனும் இருக்கலாம்.
- 50 சதவிகிதம் பேருக்கு இரவில் சிறுநீர் மிகைக் கழித்தல் பிரச்சினை உள்ளது.
இரவில் பல முறை சிறுநீர் கழிப்பதற்கு சர்க்கரை நோய் அல்லாத வேறு காரணங்கள் ஏதேனும் இருக்கலாம். 70 வயதுக்கு மேற்பட்டவர்களில், 50 சதவிகிதம் பேர், இரவில் சிறுநீர் மிகைக் கழித்தல் பிரச்சினையால் பாதிக்கப்பட்டுள்ளதாக புள்ளி விவரங்கள் தெரிவிக்கின்றன.
பொதுவாக மாலை அல்லது இரவு நேரங்களில், அதிக திரவ உணவுகள், காபி, மது ஆகியவற்றை உட்கொண்டால் இரவில் அடிக்கடி சிறுநீர் கழிக்க வழிவகுக்கும். மேலும், வயதானவர்களுக்கு இரவில் ஆன்ட்டி டையூரிட்டிக் ஹார்மோன் வெளியீடு குறைவதால் சிறுநீர் அதிகம் கழிக்க நேரிடலாம்.
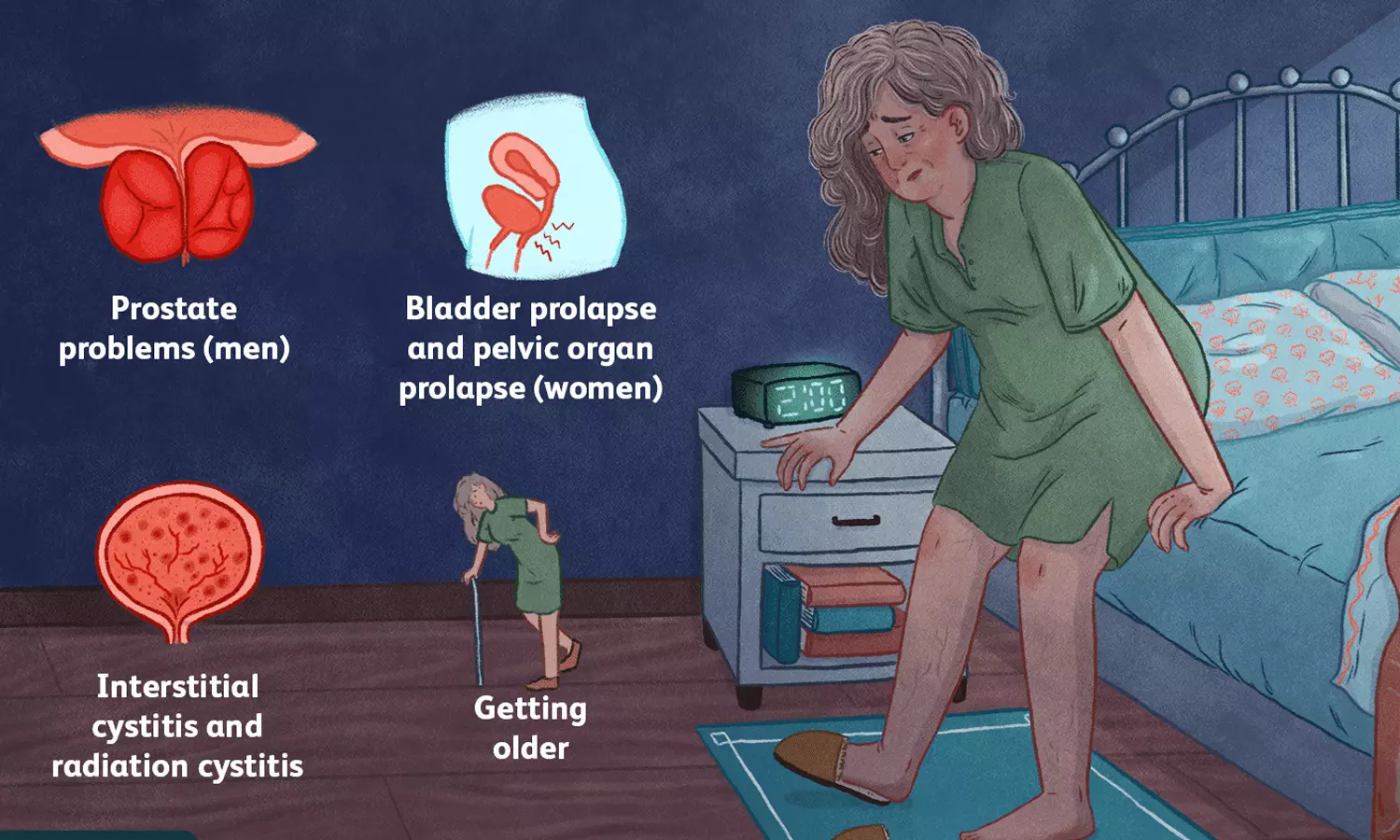
இரவில் அடிக்கடி சிறுநீர் கழிப்பதற்கு சர்க்கரை நோய் அல்லாத காரணங்களில், கீழ்கண்டவை முக்கியமானவையாக கருதப்படுகிறது.
1) புரோஸ்டேட் சுரப்பி வீக்கம் (புரோஸ்டேட்ஹைபர்பிலேசியா),
2) வயது முதிர்வின் காரணமாக சிறுநீர்ப்பையின் திறன் குறைதல்,
3) நீர்பை அழற்சி, கற்கள் அல்லது தொற்று,
4) சிறுநீர் பாதையில் தொற்று அல்லது கற்கள்,
5 மன அழுத்தம் அல்லது மல்டிபிள் ஸ்கிலிரோசிஸ் போன்ற நரம்பியல் சம்பந்தப்பட்ட பிரச்சினைகள்,
6) இதய செயலிழப்பு,
7) கல்லீரல் செயலிழப்பு.
நீங்கள் ரத்த கொதிப்பிற்கு காலை மற்றும் இரவில் மாத்திரைகள் எடுத்துக் கொள்பவர்களாக இருந்தால் அதன் பக்க விளைவாக கூட சிறுநீர் அடிக்கடி கழிக்க நேரிடலாம். ரத்த அழுத்தத்தை குறைக்க பயன்படுத்தப்படும் டையூரிட்டிக்ஸ் (தையாசைடு), கால்சியம் சானல் பிளாக்கர்ஸ் (அம்லோடிப்பின்), அஞ்ஜியோடென்சின் கன்வர்டிங் என்சைம் இன்ஹிப்ட்டாஸ் (எனலாப்பிரில்) ஆகிய மருந்துகளின் பக்கவிளைவுகளால் கூட சிறுநீர் அடிக்கடி கழிக்கக் கூடும்.
இதற்கு தீர்வாக தூங்குவதற்கு நான்கு முதல் ஆறு மணி நேரத்திற்கு முன்னர், திரவ உணவுகளை உட்கொள்வதை குறைத்துக் கொள்ளுங்கள். மருந்துகளின் பக்க விளைவுகளால் இது ஏற்படுவதாக இருப்பின், மருத்துவரை அணுகி ரத்தக்கொதிப்பு மாத்திரைகளில் மாற்றம் செய்யலாம். மேலும், மருத்துவரிடம் கலந்தாலோசித்து அல்ட்ரா சவுண்ட் மற்றும் யூரின் கல்ச்சர் போன்ற பரிசோதனைகளை செய்து, உரிய காரணங்களை கண்டறிந்து, அதற்கு ஏற்றவாறு தகுந்த மருத்துவம் செய்து கொள்ளலாம்.
- வளர்ச்சிதை மாற்றுப் பொருட்கள் சிறுநீரகம் மூலம் தான் வெளியேற்றப்படுகிறது.
- பக்க விளைவுகளால் பெரிதும் பாதிக்கப்படுவது சிறுநீரகம் தான்.
உடம்பில் மருந்துகளின் பக்க விளைவுகளால் பெரிதும் பாதிக்கப்படும் உறுப்புகளில் ஒன்றாக சிறுநீரகம் திகழ்கிறது. ஏனெனில், பெரும்பாலான மருந்துகள் மற்றும் அதன் வளர்ச்சிதை மாற்றுப் பொருட்கள் சிறுநீரகம் மூலமாக தான் வெளியேற்றப்படுகிறது.
அப்போது அதுசிறுநீரகத்தில் பாதிப்பை ஏற்படுத்தலாம். மருத்துவமனையில் சேர்க்கப் படும் சிறுநீரக செயலிழப்பு நோயாளிகளில் 20 சதவீதத்தினருக்கு மருந்துகளின் பக்க விளைவே காரணம் என்று புள்ளி விவரங்கள் தெரிவிக்கின்றன.
மேலும் 60 வயதை கடந்தவர்கள், ஏற்கனவே சிறுநீரக பாதிப்பு உள்ளவர்கள், சர்க்கரை நோயாளிகள், இதய செயலிழப்பு, கல்லீரல் செயலிழப்பு, எலக்ட்ரோலைட் சமநிலையின்மை மற்றும் செப்சிஸ் பிரச்சினைகள் உள்ளவர்களுக்கு மருந்துகளின் பக்கவிளைவுகளினால் சிறுநீரக பாதிப்பு ஏற்படக்கூடிய வாய்ப்புகள் அதிகம்.
பொதுவாக மருந்துகளால் ஏற்படும் பக்க விளைவுகள் அந்த மருந்தை உட்கொள்வதை நிறுத்திய பின்னர் மீண்டும் சிறுநீரக செயல்பாடு பழைய நிலைக்கு திரும்பும். ஆகையால் நீங்கள் எந்த ஒரு நோய்க்கும் மருந்தை உட்கொள்வதற்கு முன்னர் மருத்துவரை கலந்தாலோசித்து அவர் பரிந்துரைக்கும் மருந்து மற்றும் அளவுகளை பின்பற்றினால் சிறுநீரக பாதிப்பு ஏற்படாது.
- அடுத்த நாள் அவருக்கு உடல் நிலை சரியில்லாமல் போகவே மருத்துமனைக்கு சென்ற அவருக்கு அதிர்ச்சி காத்திருந்தது.
- இந்த நோயினால் ஹெப்பாடிட்டிஸ், கல்லீரல் செயலிழல்ப்பு உள்ளிட்ட பாதிப்புகள் ஏற்படக்கூடும்
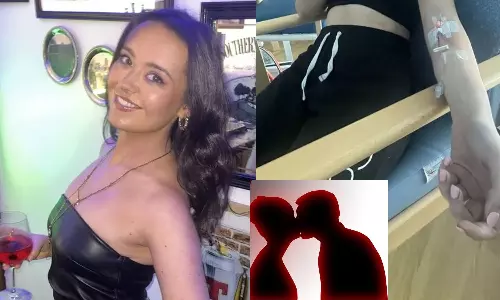
வாயோடு வாயாக எச்சில் மூலம் பரவி உயிருக்கே ஆபத்து விளைவிக்கும் முத்த நோய் பீதியை ஏற்படுத்துவதாக உள்ளது. பிரிட்டனைச் சேர்ந்த நெவி மெக்ரெவி என்ற 22 வயது பெண் ஒருவர் பட்டப்படிப்பை முடித்து டிகிரி வாங்கியதைக் கொண்டாட தனது தோழிகளுடன் பார் ஒன்றிற்கு சென்றுள்ளார். அங்கு வைத்து தற்செயலாக சந்தித்த வேற்று நபருக்கு நெவி வாயோடு வாய் முத்தம் கொடுத்துள்ளார்.

அடுத்த நாள் அவருக்கு உடல் நிலை சரியில்லாமல் போகவே மருத்துமனைக்கு சென்ற அவருக்கு அதிர்ச்சி காத்திருந்தது. அதாவது GLANDULAR FEVER எனப்படும் சுரப்பிக் காய்ச்சல் அவரைத் தாக்கியுள்ளது. உடலின் சுரப்பிகள் வீங்கி அதீத வேர்வை ஏற்பட்டு தொடர்சியாக வாந்தி எடுத்து தற்போது நடக்கக்கூட முடியாத நிலையில் நெவி மருத்வமனையில் சிகிச்சை பெற்று வருகிறார்.
இந்த சுரப்பி நோயானது எப்ஸ்டைன் பார் [Epstein barr virus -EPV] என்ற வைரசால் ஏற்படுவது ஆகும். இந்த வைரஸ் எச்சில் மூலம் பரவக்கூடிய தன்மை உடையது. முக்கியமாக ஒருவரது எச்சில் மற்றவருக்கு மிகவும் தொடர்புபடும் முத்தத்தால் இந்த நோய் அதிகமாக பரவுவதால் இதை முத்தக் காய்ச்சல் [Kissing fever] என்று அழைக்கின்றனர். இது இளம் வயதினரிடமே அதிகமாக பரவி வருகிறது.
உடலின் நோய் எதிர்ப்பு மண்டலம் வலுவாக இல்லாத போது இந்த நோய் ஏற்படுகிறது . இந்த நோயினால் ஹெப்பாடிட்டிஸ், கல்லீரல் செயலிழல்ப்பு உள்ளிட்ட பாதிப்புகள் ஏற்படக்கூடும் என்றும் உயிர்கொல்லியாகவும் மாறக்கூடும் என்று மருத்துவர்கள் தெரிவிக்கின்றனர்.